急性虫垂炎(盲腸)
どんな病気?
虫垂(大腸の入り口にあります)の内腔が何らかの原因(糞石・ウイルス感染などによるリンパ濾胞過形成)によって、狭窄・閉塞してしまい、感染を起こしてしまうことで生じる病気です。1~1.5人/1000人程度の割合で発症します。10代のお子さんに多く、5歳未満のお子さんでは稀な病気です。
症状は?
腹痛・吐き気・嘔吐・発熱などです。 病状の進行具合によって症状は変化していきます。 病初期は、みぞおち~おへそ周りに鈍い腹痛を認め、吐き気や嘔吐を認めます。
病初期の症状はお腹の風邪(胃腸炎など)の症状とほとんど同じなので、この時期に急性虫垂炎と診断することは非常に困難です。病状が悪化していくと、痛みの場所が移動していき、みぞおち付近から右下腹部に痛い場所が移動し、はっきりとした痛みになっていきます。炎症の進行とともに、発熱を認めるようになります。更に病状が悪化すると、虫垂に穴が開き(破裂・穿孔)、お腹全体に炎症が波及してしまいます(腹膜炎と呼びます)。
(破裂・穿孔した直後は、一瞬痛みが消失することがあり、症状が軽快したように感じることもあります)
乳幼児のお子さんの場合、腹痛の訴えが不明瞭であり、診断が困難となることが多いとされています。
診断は?
血液検査・腹部レントゲン検査・腹部超音波検査・腹部CT検査などで診断します。
治療は?
保存的治療(抗菌薬の投与)と外科的治療(手術)があります。 いづれにせよ、当院では虫垂炎を疑った場合、然るべき医療施設へご紹介とさせて頂きます。病状に応じて治療方法を選択します。糞石を認める場合は、保存的治療を行っても穿孔する可能性が高いため、外科的治療を選択されることがあります。
保存的治療後に虫垂炎を再発してしまう可能性は、4~35%とされています。場合により保存的治療後に、待機的に外科的治療を行うこともあります。
ろうと胸(漏斗胸)
どんな病気?
胸の骨が凹んでしまう病気です。1人/1000人程度の割合で認められます。
漏斗胸の原因は明らかになっていません。胸骨(胸の骨)と胸骨に繋がる肋骨が背中側に向かって凹んでしまう胸郭の形態異常です。
どんな症状がある?
小学生頃までは症状のないことが多いのですが、中学生以降になって症状を訴えるようになることがあります。
胸骨(胸の骨)の真下には心臓があります。心臓が圧迫されることで胸痛を訴えたり、不整脈を認めたりすることがあります。心電図異常を指摘されることもあります。
呼吸の症状として、運動時の息切れや呼吸苦を訴えたり、感冒時に咳が長引く要因にもなり得ると考えられています。
消化器症状として、食べ物を食べた際に喉につっかかる感じがするなどと訴えることもあります。 集団生活が始まると、お子さんが周囲との違いを自覚するようになり、精神的なトラウマとなってしまう可能性もあります。
整容的/美容的にも心配ですが、治療法はありますか?
手術で治療することが可能です。
Nuss(ナス)手術という治療法が行われることが一般的です。
Nuss手術:低侵襲な手術方法です。両胸の小さな切開孔から金属バーを挿入し、体の内側から胸骨(胸の骨)を押し上げて矯正する手術方法です。
金属バーは一定期間(年単位)留置した後、抜去する手術が必要となります。保険適応の治療です。
いつ頃に手術をするの?
施設によって治療時期は異なると思いますが、10歳以降(骨端線が閉鎖するまでに)に手術をすることが一般的です。
治療を要する場合・治療をご希望される場合は然るべき医療施設をご紹介とさせて頂きます。
肥厚性幽門狭窄症
どんな病気?
あかちゃんが罹患する病気です。
出生後徐々に胃の出口部分(幽門部)で幽門筋が厚くなることで狭窄を来し、通過障害のせいで頻回に嘔吐するようになってしまいます。出生直後には嘔吐は認めず、生後2~4週頃に嘔吐を認めるようになります。明らかな原因はわかっていません。1~2人/1000人程度の割合で認めます。
症状は?
典型的な経過としては、生後3週頃より少量の嘔吐を認めるようになり、次第に嘔吐する量(噴水状に嘔吐)と回数が増えていきます。稀に生後4~5ヶ月頃に発症することもありますが、ほとんど(97.5%)は生後3週までに発症します。哺乳直後に嘔吐することが多いのですが、少し時間が経過してから吐いてしまうこともあり得ます。食欲は衰えず、嘔吐後もよく哺乳します。
診断は?
腹部超音波検査で診断します。嘔吐が始まった直後の腹部超音波検査では明らかな幽門部の狭窄を認めないことがあります。
時間経過とともに幽門部狭窄が目立つようになり、診断に至ることがあるので、必要に応じて繰り返し腹部超音波検査を行うことがあります。
治療は?
基本的には外科的治療(幽門筋層切開術)が必要になります。薬剤(硫酸アトロピン等)の投薬により改善することがあるとの報告もありますが、手術に対する優位性は確立していません。当院にて診断させて頂いた場合は、速やかに然るべき医療機関にご紹介とさせて頂きます。
でべそ(臍ヘルニア)
臍ヘルニア(≒でべそ)ってどうしてできるの?
生まれた直後は、どのあかちゃんも臍の真下には穴が開いています。生後2~4週後頃に左右の腹筋の隙間が閉じてきてこの穴は塞がりますが、この穴が塞がらないと腸が脱出し、臍ヘルニアとなってしまいます。臍ヘルニアは、あかちゃん全体の4~5%で認めるとされています。
治療は必要ですか?
必ずしも必要ではありません。2歳頃までに自然に治ることが多い病気です(90%以上が自然閉鎖します)。ただし、大きいでべそ等では自然に治ったとしても皮膚がたるんでしまい、綺麗なおへそにならないこともあります。
どんな治療法がありますか?
下記の2つの方法があります。
- 圧迫療法 (小児科外来で実施可能です)
- 手術
圧迫療法で治る?
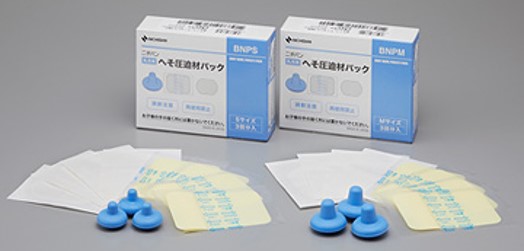 圧迫療法で約90%が治るとされています。 圧迫療法に関しては医療機関でご相談ください。
圧迫療法で約90%が治るとされています。 圧迫療法に関しては医療機関でご相談ください。
へそ圧迫材パックや市販の綿球/スポンジ等を利用して治療を行います。テープかぶれに注意が必要となります。
直径20mmを超える大きな臍ヘルニアで、圧迫療法が効きにくい場合は、早期に手術を検討した方がよいこともあります。
鼠径(そけい)ヘルニア (脱腸)
どんな病気?
泣いた時や入浴時などに、股の付け根(鼠径)や陰嚢(おちんちんの袋)がプクっと膨れる病気です。 股の付け根や陰嚢がプクっと膨れてしまうのは、腸の一部などがお腹の中から股の付け根や陰嚢に出てきてしまっているからです。お子さんの3.5~5%にみられる病気でやや男の子に多く、30~40%が1歳未満で発見されます。
症状は?
股の付け根や陰嚢がプクっと膨れてしまいます。膨れた部分を押すと、「グシュグシュ」と特徴的な感触とともに腫れた部分が元通りに戻ることがあります。これは、股の付け根や陰嚢に飛び出してきた腸の一部などがお腹の中に戻るためです(還納(かんのう)と呼びます)。ただし、無理に還納するようなことはしないようにして下さい。
簡単に還納できず、パンパンに腫れていて痛がって泣いている場合(嵌頓(かんとん)ヘルニアと呼びます)、速やかに医療機関を受診してください。嵌頓ヘルニアになっている場合は、腸などがヘルニア内で壊死している可能性があります。嵌頓ヘルニアになってしまうリスクは6~18%と言われており、1歳未満で頻度が高いとされています。
診断は?
症状から診断しますが、必要に応じて超音波検査を行います。
治療は?
外科的治療(手術) が必要となります。然るべき医療機関をご紹介とさせて頂きます。1歳未満の場合、嵌頓の危険性が高く、嵌頓時の症状が明らかではないため、早期の手術が推奨されています。嵌頓ヘルニアになっている場合は、速やかに医療機関を受診してください。
腸重積
どんな病気?
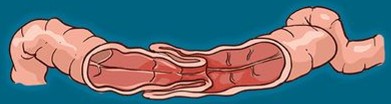 腸管が腸管に引き込まれてしまい、腸管が重なり合った部分の血流が悪くなってしまう病気です。明らかな発症機序は分かっていません。1~4人/1000人に認め、2歳未満が80~90%を占めます(3ヶ月未満・6歳以上では少ない)。5歳で腸重積に罹患した場合は、別の病気(メッケル憩室など)を合併していることを考慮します。重症の場合(腸管壊死など)、命に関わることがあります。
腸管が腸管に引き込まれてしまい、腸管が重なり合った部分の血流が悪くなってしまう病気です。明らかな発症機序は分かっていません。1~4人/1000人に認め、2歳未満が80~90%を占めます(3ヶ月未満・6歳以上では少ない)。5歳で腸重積に罹患した場合は、別の病気(メッケル憩室など)を合併していることを考慮します。重症の場合(腸管壊死など)、命に関わることがあります。
症状は?
腹痛・嘔吐・粘血便(イチゴジャムのような血便)が主な症状(3主徴)です。粘血便を認めないこともあります。
不機嫌/啼泣を含めた腹痛を認め、その後に嘔吐を認めることが多いです。間欠的な不機嫌(不機嫌が突然改善し、再度不機嫌になることを繰り返します)を認めることもあるのが特徴です。発症して24時間が経過してしまうと手術して治療する必要があるため、発症したらなるべく早く受診することが重要です。
治療は?
非観血的整復術(手術ではない)と観血的整復術(手術)があります。
- 非観血的整復術:肛門から造影剤あるいは空気・生理食塩水を注入し、整復します。整復率は90%程度とされていますが、整復できない場合は手術が必要となります。
- 観血的整復術(手術):腹腔鏡下手術や開腹手術で整復します。
非観血的整復術後の再発率は10%、観血的整復術後の再発率は4%以下とされています。
肛門周囲膿瘍
どんな病気?
赤ちゃんが罹患する病気です。肛門周囲の皮膚が赤く腫れてしまう病気で、自壊すると膿が出てくることもあります。
保存的治療で軽快することが多いのですが、なかには再発・再燃を繰り返し、治るのに時間がかかってしまうこともあります。
原因ははっきりとはわかっていません(腸管免疫機能の未熟性や肛門内構造(陰窩部)異常が原因ではないかと考えられています)。
男の子に圧倒的に多い病気です(男の子:女の子 = 9 :1)。
症状は?
肛門周囲の皮膚が赤く腫れます。炎症が進むと痛みのせいで不機嫌になったり、おむつ交換時に泣くようになったりします。生後数か月頃より発症して、再発を繰り返すこともありますが、1歳過ぎには自然治癒する傾向があります。
診断は?
症状から診断します。症状から他の疾患が疑わしくない場合は、特別な検査は必要ありません。
治療は?
症状が強くなければ、漢方薬の内服加療が最も有効とされています。抗生剤の内服加療によって下痢が誘発され、症状を悪化させることがあるために漢方薬が第一選択薬となっています。赤く腫れた部分の皮下に膿の貯留が明らかで症状が強い場合は、切開して膿を出す必要があります。外科的処置が必要となった場合は、然るべき医療機関をご紹介とさせて頂きます。
停留精巣
どんな病気ですか?
 小児泌尿器科疾患の中で最も多い病気です(生後3ヶ月児の1~1.5%程度に認めます)。陰嚢(袋)の中に精巣(睾丸)が触れないときは停留精巣の可能性があります。
小児泌尿器科疾患の中で最も多い病気です(生後3ヶ月児の1~1.5%程度に認めます)。陰嚢(袋)の中に精巣(睾丸)が触れないときは停留精巣の可能性があります。
(普段ははっきりせず、入浴時などに陰嚢(袋)内に精巣(睾丸)が触れる場合は、移動性精巣と呼ばれます)
生後6ヵ月以降に停留精巣を指摘された場合は、手術が必要になることがあります。
症状は?
乳幼児期には症状は特にありませんが、治療適応の停留精巣を放置した場合、不妊や悪性腫瘍(精巣腫瘍)などの原因となってしまうことがあります。
新生児期(正期産児)には、4~7%のあかちゃんに停留精巣を認めると言われていますが、生後3ヶ月までに停留した精巣が自然下降し、無治療で60~70%は改善すると報告されています。
診断は?
触診により診断します。初診時には判断しにく場合(精巣挙筋反射などの影響)、複数回の診察をすることもあります。
治療は?
生後6ヵ月~1歳頃までに自然に改善しない場合は、手術(精巣固定術)を検討する必要があります。
1歳前後(~2歳)頃に手術することが推奨されています。手術が必要な場合は、然るべき医療機関をご紹介とさせて頂きます。